بیماریهای آمیزشی
بیماریهای آمیزشی یا عفونتهای منتقله آمیزشی (به انگلیسی: sexually transmitted disease (STD)) یا (به انگلیسی: venereal disease (VD)) نامی کلی برای بیماریهای گوناگونی است که از طریق انواع روشهای آمیزش جنسی (آمیزش جنسی دهانی، مهبلی، مقعدی) انتقال پیدا میکنند. برخی از این بیماریها از روشهای غیر جنسی نیز منتقل میشوند، از طریق سوزن مشترک در معتادان به مواد مخدر تزریقی یا در زایمان و شیردهی. برخی از این بیماریها علایم و نشانه دارند و برخی نشانهای نداشته و مدتی نهفته. میمانند اما به دیگران منتقل میشود.
معرفی انواع بیماریهای مقاربتی (STDs)
زگیل تناسلی (ویروس پاپیلومای انسانی
برای ابتلا به بیماریهای مقاربتی جنسی لازم نیست حتما رابطه جنسی داشته باشید. تماس پوست با پوست برای گسترش زگیلهای تناسلی (genital warts) کافی است. ویروس پاپیلومای انسانی (HPV) یک خانواده ویروسی است که زگیل تناسلی ایجاد میکند. برخی از انواع این ویروس موجب زگیل شده و بی خطر هستند اما برخی دیگر ممکن است سرطان دهانه رحم یا مقعد ایجاد کنند. برای محافظت در مقابل برخی از خطرناکترین انواع آن واکسنهایی وجود دارد.
علائم: زگیلهای صورتی یا به رنگ پوست که برجسته، مسطح یا گل کلمی شکل هستند اما اغلب هیچ علامتی در این بیماری وجود ندارد.
شپش ناحیه تناسلی (Crabs)
احتمالا نام شپش را در مورد موی سر زیاد شنیده اید. گاهی نیز ممکن است در موهای ناحیه شرمگاهی موجودات ریز انگلی یافت شوند که ظاهری بسیار متفاوت از شپش سر یا بدن دارند. این موجودات در حین تماس نزدیک از فردی به فرد دیگر منتقل میشوند. شپش ناحیه تناسلی با لوسیونهای بدون نسخه از بین میروند.
علائم: خارش شدید، تخمهای ریز چسبیده به موی ناحیه شرمگاهی، شپشهای در حال حرکت.
گال (Scabies)
گال عفونت خارشی ایجاد شده توسط مایت کوچکی است پوست انسان را سوراخ کرده و زیر پوست میرود و تخم گذاری میکند. گال همیشه یک بیماری مقاربتی نیست چون از طریق هر گونه تماس پوست با پوست میتواند گسترش پیدا کند اما در افراد جوانتر اغلب مایتها در حین رابطه جنسی منتقل میشوند. گال با کرمهای تجویزی درمان میشود.
علائم: خارش شدید به ویژه شب هنگام و ضایعات پوستی جوش مانند. ممکن است ظاهر شدن علائم 2 تا 6 هفته طول بکشد.
سوزاک (Clap)
سوزاک به راحتی گسترش می یابد و در صورتی که درمان نشود، هم در مردان و هم در زنان میتواند به ناباروری منجر شود. آنتی بیوتیکها میتوانند عفونت را رفع نمایند.
علائم: علائم شایع سوزاک سوزش در حین دفع ادرار و ترشحات. اما اغلب در مراحل اولیه هیچ علائمی ندارد. با گذر زمان عفونت موجب ضایعات پوستی شده یا به خون و مفاصل گسترش می یابد.
در مردان: ترشحاتی از آلت تناسلی، تورم بیضه ها
در زنان: ترشحاتی از واژن، درد لگنی، لکه بینی.
علائم ممکن است خفیف بوده و به راحتی با عفونت واژن یا دستگاه ادراری به اشتباه گرفته شود.
سیفلیس (Syphilis)
اکثر مردم متوجه علائم اولیه سیفلیس نمیشوند. این بیماری در صورتی که درمان نشود ممکن است منجر به فلج، کوری و مرگ گردد. سیفلیس را با آنتی بیوتیکها میتوان درمان کرد.
علائم: اولین نشانه آن معمولا زخم بدون درد، گرد و سفت در ناحیه تناسلی یا مقعد است. این بیماری از طریق تماس مستقیم با زخم گسترش پیدا میکند. در مراحل بعدی ممکن است جوشهایی روی کف دستها، کف پا یا بخشهای دیگر بدن ظاهر شود، غدد متورم شوند، تب، ریزش مو یا خستگی اتفاق بیفتد. در مراحل آخر علائم شامل آسیب به اندامهایی مانند قلب، مغز، کبد، عصبها و چشمها میشود.
کلامیدیا (Chlamydia)
کلامیدیا یک بیماری مقاربتی شایع است که در صورت عدم درمان میتواند به ناباروری منجر شود. این بیماری با درمان آنتی بیوتیکی کاملا برطرف میشود اما اغلب فرد متوجه بیماری اش نمیشود چون علائم یا وجود ندارند یا مبهم هستند. کلامیدیا میتواند موجب عفونت راست روده یا گلو شوند.
علائم در مردان: سوزش و خارش در نوک آلت تناسلی، ترشحات، درد هنگام دفع ادرار.
علائم در زنان: خارش واژن، ترشحاتی که ممکن است بو دار باشند، درد در حین رابطه جنسی، درد در حین دفع ادرار.
ویروس هرپس سیمپلکس نوع 1 (HSV-1)
برخی افراد گاهی اوقات بر روی لب تبخال میزنند. تبخال به واسطه ویروس هرپس سیمپلکس نوع 1 (HSV-1) ایجاد میشود. این ویروس معمولا بیماری مقاربتی ایجاد نمیکند. ویروس به سادگی در بین اعضای خانواده یا از طریق بوسیدن منتقل میشود. ممکن است این ویروس از طریق تماس دهانی یا تناسلی فرد آلوده به ناحیه تناسلی فرد دیگر راه یابد. اگر چه هیچ درمان قطعی برای آن وجود ندارد اما داروها میتوانند دوره آن را کوتاه کرده و یا از بروز آن پیشگیری کنند.
علائم: تبخال هر از گاهی ممکن است بر روی لب ایجاد شود. تاولهای کوچک یا زخم بر روی دستگاه تناسلی نیز ممکن است اتفاق بیفتد.
ویروس هرپس سیمپلکس نوع 2 (HSV-2)
بیشتر موارد هرپس تناسلی به واسطه ویروس هرپس سیمپلکس نوع 2 (HSV-2) ایجاد میشود. این ویروس به شدت مسری بوده و از طریق رابطه جنسی یا تماس مستقیم با تبخال هرپس منتقل میشود. در این مورد هم مانند نوع 1 درمان قطعی وجود ندارد اما داروهای ضد ویروسی دفعات بروز آن را کاهش داده و به رفع سریعتر علائم کمک میکنند.
علائم: تاولهای پر آب که در ناحیه تناسلی، رانها یا باسن زخمهای دردناک و پوسته دار ایجاد میکنند. این تاولها از طریق تماس دهانی میتوانند به لبها گسترش یابند.
هپاتیت ب
هپاتیت ب ویروس پنهانی است که آسیب شدیدی به کبد وارد میکند. این ویروس از طریق تماس با خون و مایعات دیگر بدن فرد آلوده گسترش می یابد. افراد سالم از طریق رابطه جنسی، استفاده از سوزن مشترک و در هنگام تولد و نیز تیغ و ماشین اصلاح و مسواک مشترک میتوانند آلوده شوند. هیچ درمانی برای این بیماری وجود ندارد اما داروها میتوانند ویروس را تحت کنترل نگه دارند. واکسن موثری برای پیشگیری از هپاتیت ب وجود دارد که از فرد در مقابل ابتلا به این بیماری محافظت مینماید.
علائم: در عفونت حاد فرد ممکن است دچار تهوع، دل درد، تیرگی ادرار، خستگی و زردی پوست یا چشمها شود. عفونت مزمن ممکن است منجر به سیروز کبد و سرطان کبد گردد. بسیاری از افراد سالها بدون علامت هستند.
ایدز (HIV)
ویروس ایدز عملکرد دفاعی بدن در مقابل عفونتها را دچار ضعف و اختلال میکند. این بیماری از طریق رابطه جنسی محافظت نشده، سوزن مشترک یا تولد از مادر مبتلا به ایدز گسترش می یابد. این بیماری سالها بدون علامت باقی می ماند بنابراین آزمایش خون بهترین راه اطلاع یافتن از وجود این بیماری است. درمان به موقع برای کمک به پیشگیری از بیماریهای جدی بسیار مهم است.
علائم اولیه ایدز: بسیاری از افراد مبتلا هیچ علامتی ندارند اما برخی دچار علائم موقتی شبه آنفلوانزا به مدت یک تا دو ماه پس از ابتلا به عفونت میشوند: تورم غدد، تب، سردرد و هستگی. آفت دهان نیز ممکن است ایجاد شود.
آزمایشهای ایدز
آزمایش مطمئن ایدز در کلینیک یا خانه از طریق تستهای مورد تایید سازمان غذا و دارو انجام میشود. در تستهای بدون نام، تنها از عدد برای شناسایی شما استفاده میشود. یکی از محدودیتهای این تستها دوره پنجره است. دوره پنجره فاصله زمانی بین ورود عامل بیماریزا به بدن تا زمان توان تشخیص آن میباشد که در بیماری ایدز این دوره شش ماه پس از دریافت ویروس است، در این دوره آزمایشهای آنتی بادی نمیتوانند وجود ویروس در بدن را تشخیص دهند اما بیماری در این مدت قابل سرایت است.
گزینه های درمانی ایدز
هیچ درمان قطعی برای ایدز وجود ندارد اما داروهایی وجود دارند که میتوانند تکثیر ویروس در بدن را کاهش دهند. ترکیبی از داروهای ضد ویروسی به امید پیشگیری از پیشرفت بیماری تجویز میشود. درمانهای دیگر در صورت ضعف سیستم ایمنی، برای پیشگیری یا مقابله با عفونتهای جدی میتوانند مفید باشند.
تریکوموناس (Trichomoniasis)
تریکوموناس بیماری انگلی است که از طریق تماس جنسی گسترش می یابد و با دارو درمان میشود.
علائم در مردان: در بیشتر مردان هیچ علامت مشخصی وجود ندارد. در برخی افراد ترشحات خفیف یا سوزش کم در حین دفع ادرار تجربه میشود.
علائم در زنان: زنان ممکن است ترشحات سبز زرد با بوی شدید، خارش واژن یا درد در حین رابطه جنسی یا دفع ادرار را تجربه کنند. علائم معمولا 5 تا 28 روز پس از ورود انگل شروع میشود.
شانکروئید (Chancroid)
شانکروئید بیماری مقاربتی باکتریایی است که در افریقا و آسیا شیوع دارد اما در امریکا نادر است. در این بیماری زخمهای تناسلی ایجاد میشود که میتواند باکتری را از فردی به فرد دیگر منتقل کند. آنتی بیوتیکها این عفونت را درمان میکنند.
علائم در مردان: جوشهای دردناک در روی آلت تناسلی که ممکن است به زخمهای باز چرکی تبدیل شود، درد در ناحیه تناسلی و کشاله ران.
علائم در زنان: جوشهای دردناک در ناحیه تناسلی که میتواند به زخمهای باز تبدیل شود، تورم گره های لنفاوی در کشاله ران.
لنفوگرانولوم ونروم (LGV)
بیماری لنفوگرانولوم به واسطه نوعی کلامیدیا ایجاد میشود که در امریکا نادر است اما در مردانی که رابطه جنسی با مرد دارند شایعتر است. این بیماری همانند انواع دیگر کلامیدیا با آنتی بیوتیک درمان میشود.
علائم: زخمهای باز در ناحیه تناسلی یا مقعد، سردرد، تب، خستگی، تورم غدد لنفاوی در کشاله ران. در صورتی که بیماری از طریق رابطه جنسی منتقل شده باشد ممکن است موجب خونریزی یا ترشحات مقعدی شود.
بیماری التهاب لگن
خود این بیماری مقاربتی نیست بلکه حاصل عوارض بعدی بیماریهای مقاربتی درمان نشده به خصوص سوزاک و کلامیدیا است. وقتی باکتری به رحم و اندامهای تولید مثلی دیگر زن گسترش می یابد، این بیماری ایجاد میشود. درمان فوری برای پیشگیری از صدمه به باروری لازم است.
علائم: درد پایین شکم، تب، ترشحات غیر معمول، درد در حین رابطه جنسی، دفع ادرار دردناک و لکه بینی. متاسفانه اغلب هیچ یک از این علامت هشدار دهنده وجود ندارند.
چه افرادی در خطر بیماری های مقاربتی قرار دارند؟
هر کسی که از نظر جنسی فعال باشد در خطر بیماری مقاربتی قرار دارد و فرقی نمیکند چه جنسیت، نژاد، طبقه اجتماعی یا جهت گیری جنسی داشته باشد. نوجوانان و جوانان راحت تر از افراد با سن بیشتر به این بیماریها گرفتار میشوند. در سن 25 سالگی نیمی از بزرگسالانی که از نظر جنسی فعال هستند، دچار یک بیماری مقاربتی میشوند. داشتن چند شریک جنسی خطر بیماریهای مقاربتی را افزایش میدهد. مرکز کنترل و پیشگیری از بیماریهای امریکا بیان میکند که برخی از این بیماریها مانند سیفلیس در مردانی که با مرد دیگری رابطه جنسی دارند شایعتر است.



1.سوزاک
سوزاک (به انگلیسی: Gonorrhea) یکی از بیماریهای آمیزشی شایع است که از طریق آمیزش جنسی منتقل میشود. عامل آن نیسریا گونورآ یا گنوکوک یک دیپلوکوک گرممنفی میباشد. علایم معمول در مردان شامل سوزش ادرار و خروج ترشحات چرکی از آلت است. اما در زنان معمولاً بیعلامت است یا ممکن است خود را به صورت ترشحات واژنی یا دردهای لگنی نشان دهد. برای پیشگیری از بروز عوارض و جلوگیری از گسترش بیماری درمان آنتیبیوتیکی ضروری است.
علائم: در مردان
علایم مردان معمولاً ناشی از التهاب پیشابراه است.
سوزش ادرار ترشحات چرکی از آلت و همچنین تب نیز از علائم شایع است.
در زنان
بیش از نیمی از زنان آلوده بدون علامت هستند و موارد علامتدار معمولاً ناشی از التهاب واژن و آندوسرویکس، به صورتهای زیر بروز میکند:
صورت ترشحات واژنی دردهای لگنی
عوارض:
یکی از عوارض بیماری گسترش بیماری به همهٔ بافتهای بدن است که ممکن است به پتشی یا التهاب مفاصل یا اندوکاردیت منجر شود. شیوع این حالت بین ۰.۶ تا ۳ درصد در زنان و ۰.۴ تا ۰.۷ درصد در مردان است. در بیست درصد از موارد، عفونت در مراحل عادت ماهانه به رَحِم رسیده و باعث التهاب رحم، لولههای زهدان و برخی نواحی لگن میشود که گاهی چنین حالتی منجر به نازایی یا حاملگی خارج از رحم میشود.
در مطالعه انجام شده در ایالات متحده بین بیماران مبتلای بین سنین ۱۴ تا ۳۹ سال حدود ۴۶درصد این بیماران دچار عفونت کلامیدیایی همزمان بودند.[۲] دختران در سنین قبل از بلوغ ممکن است در اثر تماس جنسی مستقیم با ترشحات بالغین آلوده، دچار التهاب گنوکوکی مهبل و رحم شوند. نوزادان و ندرتاً بالغین ممکن است مبتلا به عفونت گنوگوکی ملتحمه چشم شوند که اگر به سرعت و به مقدار کافی درمان نشوند ممکن است منجر به نابینایی گردد. در صورتیکه آلودگی به صورت سیستمیک در بدن پخش شود منجر به درگیری مفاصل و پوست و گاهی به ندرت قلب و پردههای مغزی میشود. در صورتیکه درمان آلودگی و التهاب مفصلی به تأخیر افتد منجر به ضایعات دائمی مفصلی میشود. التهابهای غیرگنوکوکی مجاری ادراری - تناسلی و التهاب چرکی مخاطی رحم که ممکن است با عوامل دیگر غیر از گنوکوک ایجاد شده باشند، در اغلب موارد با عفونت گنوکوکی همراه بوده و تشخیص بالینی سوزاک را دچار اشکال میکند.
مبدا: انسان تنها مبدأ شناخته شده این عامل عفونی است. دورهٔ واگیری: این زمان نزد موارد درمان نشده بیماری ممکن است برای ماهها ادامه داشته باشد. چند ساعت بعد از شروع درمان مؤثر، واگیری خاتمه مییابد.

استاد خسته نباشید؛ فقط کِی میریم سالن تشریح؟! ? مرسی بابت تاپیک مفیدتون ?



شانکروئید ( chancroid ) یا شانکر نرم (آتشک) یکی از بیماریهای جنسی است که عامل آن باکتری هموفیلوس دوکرئی (Haemophilus Ducreyi) میباشد . بیماری در مناطق گرمسیری ( به خصوص آفریقا) بیشتر دیده میشود . دوره کمون ۱۴-۲ روز است. اولین تظاهر آن بصورت یک جوش کوچک التهابی است که پس از ۳-۲ روز تبدیل به پوسچول شده و بعد زخم میشود. ضایعه حاشیه مشخصی دارد، متموج نیست و دردناک میباشد. ضایعه نرم و دردناک است. نسبت ابتلای مرد به زن، ۱۰ به ۱ بوده و در ۵۰٪ موارد همراه با لنفادنوپاتی دردناک و یکطرفه اینگوینال میباشد. در ۲۵٪ موارد غدد لنفی چرکی شده و به خارج سر باز میکند.
پیشگیری:
روشهای کلی پیشگیری از بیماریهای منتقله جنسی میباشد . شیوع شانکروئید در مردان ختنه شده سه برابر کمتر است


3.سیفلیس سیفلیس یا سفلیس (به فرانسوی: Syphilis) نوعی بیماری آمیزشی است که از باکتری ترپونما پالیدوم ناشی میشود. اولین بار فریتز شادین و اریش هوفمان در سال ۱۹۰۵ باکتری مولد این بیماری یعنی ترپونما پالیدیوم را شناسایی کردند.
سیفلیس میتواند در یکی از این چهار مرحله اولیه، ثانویه، نهفته و سوم ظاهر شود. سیفلیس اولیه از طریق ارتباط مستقیم جنسی با زخمهای عفونی شخص مبتلا به این بیماری عارض میشود. سیفلیس ثانویه به شیوههای مختلفی ظاهر میشود و علایم آن غالباً پوست، غشاء مخاطی و غدد لنفاوی را درگیر میکند. در سیفلیس نهفته عفونت با استفاده از سرمشناسی شناسایی میشود و در آن علایم بیماری مشاهده نمیشود. مرحله سوم به سه شکل دمل سیفلیسی، سیفلیس عصبی متاخر و سیفلیس قلبی–عروقی تقسیم میگردد و در یک سوم افراد آلودهای که تحت درمان قرار نمیگیرند بروز میکند. همچنین ابتلا به سیفلیس به صورت مادرزادی نیز میتواند در دوران بارداری یا هنگام زایمان رخ دهد و دو سوم نوزادان سیفلیسی بدون علایم این بیماری به دنیا میآیند.
راه اصلی انتقال سیفلیس آمیزش جنسی است؛ اما میتواند در دوران بارداری یا هنگام زایمان هم از مادر به جنین منتقل و منجر به سیفلیس مادرزادی شود. این بیماری میتواند با بوسهزدن بر روی محلی در نزدیکی زخم و نیز از راه دهانی، مهبلی و آمیزش جنسی مقعدی، انتقال یابد، اما نمیتواند از طریق صندلی توالت، فعالیتهای روزانه، وانهای داغ یا استفاده مشترک از ظروف غذا یا لباس منتقل شود. سیفلیس معمولاً با زخمهای بدون درد روی اندام تناسلی یا در دهان یا مقعد (عفونت اولیه) شروع میشود. پس از این مرحله باکتریها ممکن است تا سالها در بدن به صورت نهفته و غیرفعال باقیمانده و پس از آن دوباره فعال شده و مرحله بعدی سیفلیس بروز کند؛ بنابراین تشخیص بالینی سیفلیس در ابتدای بیماری دشوار بوده و تأیید ابتلا به این بیماری، از طریق آزمایش خون یا با بررسی میکروسکوپی امکانپذیر است.
پرهیز از تماس فیزیکی با شخص مبتلا و همچنین استفاده صحیح از کاندوم در کاهش خطر انتقال سیفلیس مؤثر است، همچنین میتوان از طریق غربالگری مادران در طول دوران بارداری و درمان کسانی که مبتلا هستند، از ابتلای نوزادان به سیفلیس مادرزادی پیشگیری کرد. سیفلیس را میتوان بهطور مؤثری با آنتیبیوتیکها درمان کرد. بررسیها نشان میدهد که تنها در سال ۱۹۹۹، ۱۲ میلیون مورد جدید آلوده به سیفلیس مشاهده شد که بیش از ۹۰٪ آنها در کشورهای در حال توسعه زندگی میکردند. اگرچه در دهه ۱۹۴۰ به دنبال استفاده گسترده از پنیسیلین میزان ابتلا به سیفلیس کاهش چشمگیری داشت، اما پس از آغاز هزاره سوم در بسیاری از کشورها میزان ابتلا افزایش یافتهاست. در مبتلایان به سیفلیس، به دلیل وجود زخمهایی روی آلت تناسلی یا لب و زبان، احتمال آلودگی به ویروس HIV در طی تماس جنسی افزایش مییابد.
سیفلیس میتواند در یکی از این چهار مرحله ظاهر شود: اولیه، ثانویه، نهفته، و سومو همچنین میتواند به صورت مادرزادی منتقل شود.ویلیام آسلر به خاطر علایم متنوع این بیماری آن را «مقلد بزرگ» نامید.
مرحله اولیه ویرایش
سیفلیس اولیه از طریق ارتباط مستقیم جنسی با زخمهای عفونی شخص مبتلا به این بیماری عارض میشود.تقریباً ۳ تا ۹۰ روز بعد از اولین ارتباط (بهطور متوسط ۲۱ روز) یک زخم پوستی که شانکر نامیده میشود ظاهر میشود. این زخم اغلب در همان قسمت تماس پدیدار میشود.این زخم معمولاً (در ۴۰٪ موارد) از نوع زخم سفت، بدون درد و خارشی بر روی پوست و دارای ظاهری تمیز و حاشیههایی برجسته در اندازهای بین ۰٫۳ تا ۳٫۰ سانتیمتر است.البته این زخم ممکن است هر شکلی به خود بگیرد. در حالت معمول، این زخم از یک لکه به یک سفتدانه و در نهایت به یک زخم تبدیل میشود. گاهی اوقات ممکن است چندین زخم در محل ظاهر شوند (تقریباً در ۴۰٪ موارد)،[۴] و زمانی که این بیماری با ایدز همراه باشد ظهور چند زخم در محل رایج است. ممکن است زخمها دردناک یا حساس باشند (در ۳۰٪ موارد)، یا ممکن است در محلی خارج از اندام تناسلی ظاهر شوند (بین ۲ تا ۷٪ موارد). رایجترین محل زخم در زنان گردن رحم (۴۴٪ موارد)، در مردان دگرجنسگرا آلت تناسلی (۹۹٪ موارد) و در مردانی که با مردان دیگر آمیزش میکنند (MSM) معمولاً مقعد و راستروده (۳۴٪ موارد) است. معمولاً غدد لنفاوی (در ۸۰٪ موارد) در اطراف محل عفونت بزرگ میشوند و این اتفاق هفت تا ۱۰ روز بعد از شکلگیری شانکر رخ میدهداگر این زخم درمان نشود ممکن است سه تا شش هفته در محل باقی بماند.
مرحله ثانویه
سیفلیس ثانویه معمولاً به همراه جوشهای بر کف دست پدیدار میشود.
کورکهای قرمز رنگ و غده در اثر سیفلیس ثانویه در اکثر قسمتهای بدن ظاهر شدهاند. سیفلیس ثانویه تقریباً چهار تا ده هفته بعد از عفونت اولیه ظاهر میشود. این در حالیست که بیماری ثانویه به شیوههای مختلفی ظاهر میشود و علایم آن غالباً پوست، غشاء مخاطی و غدد لنفاوی را درگیر میکند. ممکن است دانههایی متقارن، مایل به قرمز–صورتی، بدون خارش بر روی بدن و انتهای اندامها، از قبیل کف دست و پا ظاهر شوند.زخم ممکن است ماکولوپاپولار یا دانه چرکی باشد. شکل آن میتواند مسطح، نسبتاً سفید یا زگیلمانند باشد که به زگیل لاتیوم معروفند و روی غشای مخاطی رشد میکنند. تمامی این زخمها، محلی برای رشد باکتریها و عفونی هستند. علایم دیگر میتواند شامل تب، گلودرد، کسالت، کاهش وزن، ریزش مو، و سردرد باشد. علایم نادر این بیماری شامل التهاب کبد، بیماری کلیه، آرتریت، ورم غشای پوششی استخوان، یوئیت و التهاب عصب بینایی است.
سیفلیس نهفته ویرایش در سیفلیس نهفته عفونت با استفاده از سرمشناسی شناسایی میشود و در آن علایم بیماری مشاهده نمیشود.این بیماری همچنین در آمریکا یا به صورت زودرس (کمتر از ۱ سال بعد از سیفلیس ثانویه) یا دیررس (بیش از ۱ سال بعد از سیفلیس ثانویه) تعریف میشود.[انگلستان از یک دوره زمانی دو ساله برای زودرس بودن و دیررس بودن سیفلیس نهفته استفاده میکند. در سیفلیس زودرس ممکن است نشانههای بیماری مجدداً عود کنند. سیفلیس نهفتهٔ دیررس بدون علایم است، و به اندازه سیفلیس نهفته زودرس واگیردار نیست.
مرحله سوم ویرایش
گوم شکل گرفته شده روی بینی در اثر ابتلا به بیماری سیفلیس در مرحله سوم مرحله سوم تقریباً ۳ تا ۱۵ سال بعد از عفونت اولیه ظاهر شود، و میتوان آن را به سه شکل مختلف تقسیم کرد: دمل سیفلیسی (۱۵٪)، سیفلیس عصبی متاخر (۶٫۵٪)، و سیفلیس قلبی–عروقی (۱۰٪).[۹] بیماری نوع سوم، در یک سوم افراد آلودهای که تحت درمان قرار نمیگیرند بروز میکند. افرادی که مبتلا به سیفلیس نوع سوم هستند، عفونت ندارند.
دمل سیفلیسی یا سیفلیس خوشخیم دیررس، معمولاً ۱ تا ۴۶ سال و بهطور متوسط ۱۵ سال بعد از اولین عفونت ظاهر میشود. ویژگی این مرحله شکلگیری گومهای مزمن است، که گرههای غدهمانند متورم و نرمی هستند که اندازههای متفاوتی دارند. آنها معمولاً بر پوست، استخوان و ششها ظاهر میشوند، اما میتوانند در هر جای دیگر نیز ظاهر شوند.
سیفلیس قلبی–عروقی معمولاً ۱۰ تا ۳۰ سال بعد از اولین عفونت ظاهر میشود. رایجترین عارضه این بیماری آئورتیت سیفلیسی است، که میتواند منجر به آنوریسم شود. آئورتیت سیفلیسی علامتدار در ۱۰٪ افراد درماننشده دیده میشود. تخریب دیواره آئورت باعث آنوریسم میشود که خود آنوریسم میتواند سبب نارسایی آئورت و نارسایی قلبی شده یا بر اندامهای مجاور فشار بیاورد. آئورتیت سیفلیسی به خوبی با آنتیبیوتیکها درمان میشود، اما گاه عمل جراحی برای آنوریسم نیاز است.
سیفلیس عصبی به عفونتی گفته میشود که دستگاه عصبی مرکزی را درگیر میکند. این بیماری میتواند به صورت زودرس اتفاق بیفتد و ممکن است بدون علامت باشد یا به صورت مننژیت سیفلیسی ظاهر شود، یا به صورت دیررس و به شکل سیفلیس منینگو وسکیولار، فلج عمومی، یا تابس دورسالیس باشد، که با ضعف در حفظ تعادل و دردهای لحظهای در اندامهای انتهایی بدن همراه است. سیفلیس دیررس اعصاب معمولاً بین ۴ تا ۲۵ سال بعد از عفونت اولیه ظاهر میشود. سیفلیس منینگو وسکیولار معمولاً با بیحسی و تشنج، و فلج عمومی به همراه جنون و تابس دورسالیس همراه است.همچنین، ممکن است مردمک ارگیل–رابتسون – که مردمکهایی کوچک و دو سویهای هستند و وقتی شخص به اشیاء نزدیک متمرکز میشود تنگ میشوند – در این بیماری وقتی که شخص در معرض نور قرار میگیرد تنگ نشوند. سیفلیس مادرزادی ویرایش ابتلا به سیفلیس مادرزادی میتواند در دوران بارداری یا هنگام زایمان رخ دهد. دو سوم نوزادان سیفلیسی بدون علایم این بیماری به دنیا میآیند. علایم رایج این بیماری در دو سال اول زندگی بروز میکنند که شامل بزرگی طحال و کبد (۷۰٪)، زخم/شانکر (۷۰٪)، تب (۴۰٪)، سیفلیس عصبی (۲۰٪) و التهاب ریه (۲۰٪) هستند. اگر درمانی صورت نگیرد، در ۴۰٪ موارد ممکن است سیفلیس مادرزادی دیررس بروز کند که علایم آن شامل تغییر شکل بینی فرورفته، علامت هیگومناکیز، سابر شین و مفاصل کلاتون میشود

4.کلامیدیا تراکوماتیس
کِلامیدیا تِراکوماتیس، باکتری گرم منفی و داخل سلولی اجباری است که در سرده (جنس) کلامیدیا قرار گرفتهاست. اجسام انکلوزیون کلامیدیا تراکوماتیس، اولین بار در سال ۱۹۴۲ توصیف شدند. فیفان تانگ (به انگلیسی: Feifan Tang)در سال ۱۹۵۷ برای اولین بار این باکتری را در کیسه زرده تخم مرغ کشت داد. کلامیدیا میتواند موجب عفونتهای چشمی، تناسلی و مقعدی شود، مانند کلامیدیا تراکوماتیس و تراخم.
کلامیدیا تراکوماتیس، گستره بزرگی از بیماریها را ایجاد مینماید. اورتریت، پروکتیت (التهاب راست روده و مقعد)، تراخم و ناباروری در مردان و زنان دیده میشود. در زنان موجب التهاب رحم، التهاب لگن و حاملگی نابجا میشود. این باکتری، بیماریزای مهمی در نوزادان است. باکتری موجب تراخم یا پنومونی در نوزادان میشود. تراخم یکی از مهمترین عوامل نابینایی در کشورهای درحال توسعه است.


تبخال تناسلی
5.تبخال دستگا تناسلی
تبخال دستگاه تناسلی[۱] یا هرپس تناسلی(به انگلیسی: Herpes genital) یک عفونت ویروسی است. در دهه ۱۹۶۰ ویروس هرپس سیمپلکس به دو نوع ۱ و ۲ تقسیمبندی شد.[۲] معمولاً باور بر این بوده است که به صورت کلی تبخال در ناحیه پایینتر از کمر مربوط به هرپیس نوع ۲ بوده و تبخال در ناحیه بالای کمر مربوط به ویروس هرپیس نوع ۱ بوده؛ ولی تبخال تناسلی به خاطر ویروس هرپیس نوع ۱ نیز در حال افزایش است و آن قاعده کلی دیگر صدق نمیکند.
مشخصات
مشخصات این عفونت به قرار زیر است:[۳]
مخزن:انسان مبتلا دورهٔ کمون:۲–۲۰روز دورهٔ واگیری:معمولاً ۲ هفته (تا زمانیکه زخم وجود دارد و حتی در طی مخفی شدن بیماری و عود مجدد با استرس، ضربه و کاهش سطح ایمنی) علائم:وجود وزیکولهای ریز و دردناک در محل ابتلا (فرج و مخاط تناسلی و اطراف دهان) اپیدمیولوژی، روش انتقال و گروههای پر خطر:انتقال از طریق مقاربت با شرکای جنسی آلوده و متعدد یا کانال زایمان برای نوزاد است. بیشتر طبقات اجتماعی و اقتصادی ضعیف را شامل میشود و اکثراً در بزرگسالان بعد از شروع فعالیت جنسی آغاز میشود.


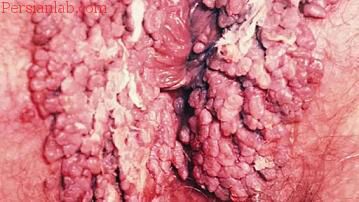
6زگیل تناسلی
زگیل تناسلی با تبخال دستگاه تناسلی فرق دارد. تبخال تناسلی را ویروس همخانواده تبخال صورت ایجاد میکند.
گونه ها
اچپیوی بیش از صد گونه دارد که چهل نوع آن در ناحیه تناسلی ایجاد بیماری میکنند. بسیاری موارد اچپیوی بدون علامت هستند و فرد از آلودگی خود بیخبر میماند.[۲]
این بیماری بیشتر از راه آمیزش جنسی (تماس پوست با پوست آلوده) و مخاط منتقل میشود. گونههای ۶ و ۱۱ این ویروس، باعث ۹۰٪ موارد زگیل هستند
موارد کمیابی از زگیل تناسلی از مادر به جنین میرسد
نشانه ها
بیشتر زگیلهای تناسلی آنقدر کوچک هستند که نمیشود آنها را با چشم غیرمسلح دید. اما برخی اوقات این زگیلها گسترش یافته و در دستههای کوچک خود را نشان میدهند.
زگیل تناسلی به صورت برجستگیهای کوچک تا متوسط گوشتی به رنگ پوست یا کمرنگتر یا پررنگتر روی سطح خارجی ولو یا دیوارههای داخلی واژن و نیز ناحیه بین مقعد و واژن و روی سطح دهانه رحم (سرویکس) رشد میکنند. در مردان، ممکن است در نوک آلت تناسلی یا در طول بدنه آن یا روی سطح کیسه بیضه و نیز مقعد رشد کنند. سطح این زگیلها ممکن است صاف یا کمی زِبر باشد. گاهی ممکن است به هم پیوند بخورند و ضایعات بزرگ گل کلم مانند تشکیل دهند.[نیازمند منبع]دوره واگیری و بروز علایم بیماری بین چند هفته تا دو سال گزارش شدهاست؛ ولی امکان بیشتر شدن این دوره هم وجود دارد. زیرا ویروس اچپیوی در بدن میماند و از بین نمیرود

7.هپاتیت ب
هپاتیت B یا هپاتیت ب, (به انگلیسی: Hepatitis B), نوعی بیماری عفونی ویروسی در انسان است که ویروس هپاتیت بی (HBV اچبیوی), عامل آن است. بیشترین آسیب این بیماری متوجه کبد بیمار است. ویروس این بیماری میتواند سبب هر دو حالت حاد یا مزمن آن شود. ویروس هپاتیت ب یکی از جدیترین انواع هپاتیت را سبب میشود. در بسیاری از بیماران در ابتدای آلودگی و عفونت اولیه اثری از نشانههای بیماری دیده نمیشود. در برخی شروع و توسعهٔ سریع بیماری با استفراغ، زردی پوست، خستگی، ادرار تیره و درد شکم همراه است.[۱] . این نشانهها اغلب یکی دو هفته ادامه مییابند و به ندرت پیش میآید که این عفونت اولیه سبب مرگ بیمار شود.[۲][۳] آغاز بروز علائم بیماری ممکن است ۳۰ تا ۱۸۰ روز به طول انجامد. در میان کسانی که در هنگام تولد خود این آلودگی را تجربه میکنند حدود ۹۰ درصد هپاتیت B آنها مزمن است در حالی که کمتر از ۱۰ درصد از بیمارانی که پس از پنج سالگی آلوده شوند هپاتیت B آنها مزمن خواهد بود. بیشتر کسانی که این بیماری را به صورت مزمن دارند هیچ نشانهای از آن بیماری نشان نمیدهند؛ با این حال در نهایت این آلودگی میتواند به ابتلای به بیماریهای سیروز و سرطان جگر (Hepatocellular carcinoma) کمک کند و آن را پیچیدهتر سازد. در اثر این پیچیدهگی آمار مرگ در پی آن بیماریها ۱۵ تا ۲۵ درصد بیشتر از دیگران است
انتقال این ویروس با قرار گرفتن در معرض خون یا مایعات بیولوژیکی آلودهٔ بدن فرد آلوده صورت میگیرد. در مناطقی که این بیماری شایع و بومزاد است، این انتقال در زمان تولد یا از راه تماس با خون افراد دیگر در دوران کودکی شایعترین راه انتقال هپاتیت B است. در مناطقی که این بیماری نادر است، متداولترین شیوهٔ انتشار این عفونت از مسیر استفادهٔ کاربران تزریق درونوریدی مواد مخدر، و مقاربت جنسی است
انتقال
دلیل ابتلا به بیماری هپاتیت ب، ویروس این بیماری بنام HBV یا ویروس هپاتیت ب است. دلایل معمول انتقال هپاتیت ب به بدن افراد شامل:
۱)تماس جنسی، درصورتیکه شما رابطه جنسی محافظت نشده با فرد مبتلا به این بیماری داشته باشید که خون، بزاق، منی یا ترشحات واژنیاش وارد بدن شما شود، ممکن است شما مبتلا شوید.
۲)استفاده از سوزن مشترک، ویروس هپاتیت ب براحتی از طریق سوزن و سرنگ آلوده به خون فرد مبتلا منتقل میشود. این راه شامل تیغ اصلاح و لوازم دندانپزشکی غیر استریل نیز میشود.
۳)انتقال از مادر به فرزند، زنان باردار مبتلا به این بیماری میتوانند ویروس را به بدن فرزند خود منتقل نمایند.
۴)انتقال از راه تزریق خون وفراوردههای خونی بیمار مبتلا به فرد سالم. امروزه چون قبل از انتقال خون، سالم بودن خون اهداشده از نظر ویروس هپاتیت بررسی میشود احتمال ابتلا از این طریق بسیار کاهش یافتهاست ولی درگذشته بیماران بخصوص بیماران هموفیل که نیاز به تزریق خون مکرر داشتند اغلب از این راه مبتلا به هپاتیت میشدند.
5-احتمال انتقال این بیماری از طریق استنشاق سرم افرادی که خیلی آلوده هستند وجود دارد.

8.ایدز
ایدز (به انگلیسی: AIDS) یا نشانگان اکتسابی کمبود ایمنی (به انگلیسی: Acquired immune deficiency syndrome)، نوعی بیماری است که در دستگاه ایمنی و توسط ویروس نقص ایمنی (HIV) ایجاد میشود.[۱] بیماری ناشی از ویروس HIV دارای سه مرحله اصلی است. در مرحله اول (عفونت حاد) فرد ممکن است برای مدت کوتاهی بیماری شبه آنفلوآنزایی را تجربه کند. به همین دلیل معمولاً این بیماری تا یک دوره طولانی بدون هیچ علائمی دنبال میشود که به این مرحله از بیماری، دوره نهفتگی گفته میشود. هر چقدر که بیماری پیشرفت یابد، تداخل بیشتری با دستگاه ایمنی بدن پیدا میکند و باعث میشود که افراد به عفونتهایی مانند عفونت فرصتطلب و تومور دچار شوند، البته معمولاً در افرادی که دستگاه ایمنی آنها به خوبی عمل میکند تأثیرگذار نیست. در نهایت بیماری زمانی وارد مرحله سوم یا ایدز خواهد شد که شمار سلولهای CD4+ T به کمتر از ۲۰۰ سلول در هر میکرولیتر برسد.
HIV عمدتاً از طریق آمیزش جنسی (از جمله مقعدی و حتی دهانی) محافظت نشده، انتقال خون آلوده و سرسوزن آلوده و از مادر به فرزند در طول بارداری، زایمان یا شیردهی منتقل میگردد.[۲] بعضی از مایعات بدن مانند بزاق و اشک قادر به انتقال HIV نیستند.[۳] پیشگیری از عفونت HIV، عمدتاً از طریق آمیزش جنسی امن و برنامه تعویض سرنگ، راه حلی برای جلوگیری از گسترش این بیماری محسوب میشوند. هیچگونه درمان یا واکسن وجود ندارد؛ اگر چه درمان ضدویروسی میتواند باعث کاهش دوره بیماری و امید به زندگی نزدیک به طبیعی گردد. با وجود این که درمان ضدویروسی خطر مرگ و عوارض ناشی از این بیماری را کاهش میدهد، اما این داروها گرانقیمت هستند و ممکن است با عوارض جانبی همراه باشند.
پژوهشهای ژنتیکی نشان میدهند که HIV در اصل در اوایل قرن بیستم میلادی در غرب آفریقا جهش یافته و پدید آمدهاست.[۴] ایدز اولین بار در سال ۱۹۸۱ توسط مرکز کنترل و پیشگیری بیماری (CDC) شناخته شد، در حالی که عامل آن (عفونت HIV) در اوایل آن دهه شناخته شده بود.[۵] از زمان کشف آن تا سال ۲۰۰۹، ایدز باعث مرگ ۳۰ میلیون نفر شدهاست.[۶] تا سال ۲۰۱۰، حدوداً ۳۴ میلیون نفر به ایدز مبتلا بودهاند.[۷] ایدز به عنوان همهگیری جهانی شناخته میشود که در حال حاضر حوزه شیوع آن بسیار وسیع و در حال گسترش است.[۸]
ایدز تأثیر بسیار زیادی بر روی جوامع داشتهاست، چه به عنوان یک بیماری و چه به عنوان عاملی برای تبعیض. همچنین تاثیرات اقتصادی قابل توجهی داشتهاست. تصورهای نادرست بسیاری در رابطه با ایدز وجود دارد، برای مثال انتقال ایدز از طریق رابطههای سطحی غیرجنسی. این بیماری همچنین موضوع مجادله ادیان شدهاست.

راه انتقال
HIV از سه طریق اصلی انتقال مییابد:
تماس جنسی
قرار گرفتن در معرض خون یا بافت آلوده
از مادر به فرزند در دوران بارداری، زایمان، یا تغذیه با شیر مادر (که با نام انتقال عمودی شناخته میشود)
هیچ گونه خطر انتقال از طریق ویروس مدفوع، ترشحات بینی، بزاق، خلط، عرق، اشک، ادرار، یا استفراغ وجود ندارد مگر اینکه با خون آلوده شده باشند
شایعترین حالت انتقال HIV از طریق تماس جنسی با فرد آلودهاست.[۲] اکثر موارد انتقال HIV در سراسر دنیا از طریق تماس با جنس مخالف رخ میدهد. با این حال، شکل انتقال در هر کشور متفاوت است.[۲] در ایالات متحده، از سال ۲۰۰۹، بیشتر انتقالهای جنسی در مردان همجنسگرا رخ داده است،[۲] که ۶۴٪ از تمام موارد مشاهده شده را شامل میشود.[۳۱]
در مورد تماس محافظت نشده با جنس مخالف، تخمین خطر انتقال HIV در هر عمل جنسی در کشورهای کم درآمد چهار تا ده برابر بیشتر نسبت به کشورهای با درآمد بالا است.[۳۲] در کشورهای با درآمد کم، خطر ابتلاء از زن به مرد انتقال به ۰٫۳۸٪ در هر بار نزدیکی و از مرد به زن ۰٫۳۰٪ در هر بار نزدیکی تخمین زده شدهاست. این تخمین برای کشورهای با درآمد بالا، ۰٫۰۴٪ در هر بار نزدیکی برای انتقال از زن به مرد و ۰٫۰۸٪ در هر بار نزدیکی از مرد به زن میباشد.[۳۲] خطر انتقال از مقاربت مقعد بیشتر است، و ۱٫۴ تا ۱٫۷ درصد در هر بار نزدیکی با جنس مخالف یا موافق تخمین زده شدهاست.[۳۲] اگرچه خطر ابتلاء از طریق آمیزش جنسی دهانی نسبتاً کم است، اما این احتمال وجود دارد.[۳۳] خطر انتقال از طریق رابطه دهانی «نزدیک به صفر» توصیف شدهاست،[۳۴] اگر چه چند موردی گزارش شدهاست.[۳۵] خطر ابتلاء از طریق سکس دهانی صفر تا ۰٫۰۴ درصد تخمین زده شدهاست.[۳۶] در محیطهایی عمومی مانند روسپیها، خطر انتقال از زن به مرد ۲٫۴٪ در هر بار نزدیکی و از مرد به زن ۰٫۰۸ درصد در هر بار نزدیکی تخمین زده شدهاست.[۳۲]
خطر انتقال در حضور بیماریهای آمیزشی[۳۷] و زخم تناسلی[۳۲] افزایش مییابد. به نظر میرسد زخم تناسلی خطر ابتلاء را تا حدود پنج برابر افزایش میدهد.[۳۲] بیماریهای مقاربتی دیگر مانند سوزاک، کلامیدیا، تریکوموناو واژینوز باکتریال، به نسبت کمتری خطر انتقال را افزایش میدهند.[۳۶]
بار ویروسی از فرد آلوده نیز عامل مهمی است که در انتقال از طریق تماس جنسی (و همچنین از طریق مادر به فرزند) نقش دارد.[۳۸] در طول ۲٫۵ ماه اول از عفونت، میزان سرایت به دلیل بار زیاد ویروسی، ۱۲ برابر بیشتر است.[۳۶] در مراحل آخر عفونت فرد، میزان انتقال در حدود هشت برابر بیشتر است.[۳۲]
رابطه جنسی خشن میتواند یکی از عوامل مؤثر در افزایش خطر انتقال باشد.[۳۹] همچنین گفته میشود تجاوز جنسی خطر انتقال HIV را افزایش میدهد چرا که در این حالت به ندرت از کاندوم استفاده میشود، آسیب فیزیکی واژن یا مقعد محتمل است، و ممکن است خطر بیشتری برای انتقال همزمان عفونتهایجنسی وجود داشته باشد.
خون
دومین عامل شایع انتقال HIV، از طریق خون و فراوردههای خونی است.[۲] از راههایی که ممکن است این بیماری توسط خون منتقل گردد، میتوان استفاده از سرنگ مشترک برای مواد مخدر تزریقی نظیر هروئین، زخم در اثر فرورفتن سرسوزن، انتقال خون آلوده یا فراوردههای خونی، یا تزریقهایی که با استفاده از تجهیزات پزشکی استریل نشده انجام میشود را نام برد. خطر سرنگ مشترک در حین تزریق مواد مخدر بین ۰٫۶۳ و ۲٫۴ درصد و بهطور متوسط ۰٫۸٪ در هر عمل میباشد.[۴۱] خطر انتقال از فرورفتن سرسوزن یک فرد آلوده ۰٫۳٪ در هر عمل (حدود ۱ در ۳۳۳) و خطر آلودگی غشاء مخاطی به خون آلوده ۰٫۰۹٪ در هر عمل (حدود ۱ در ۱۰۰۰) تخمین زده میشود.[۲۶] در ایالات متحده، مصرفکنندگان مواد مخدر تزریقی ۱۲٪ از مبتلایان به HIV در سال ۲۰۰۹ را تشکیل میدادند[۳۱] و در برخی مناطق بیش از ۸۰٪ از افرادی که تزریق مواد انجام میدهد دارای HIV هستند.[۲]
در ۹۳٪ موارد استفاده از خون آلوده در انتقال خون، انتقال عفونت خواهد بود.[۴۱] در کشورهای توسعه یافته خطر ابتلاء به HIV از طریق انتقال خون بسیار پایین است (کمتر از یک در پانصد هزار) و در آنها آزمایش HIV بر روی خون اهداکننده انجام میشود.[۲] در انگلیس، خطر انتقال یک در پنج میلیون گزارش شدهاست.[۴۲] با این حال، در کشورهای با درآمد پایین، تنها نیمی از خون مورد استفاده برای انتقال ممکن است بهطور مناسب آزمایش شود (در سال ۲۰۰۸).[۴۳] تخمین زده شدهاست که HIV در این مناطق تا ۱۵٪ از طریق انتقال خون آلوده و فراوردههای خونی سرایت مییابد، که نمایانگر ۵٪ تا ۱۰٪ از عفونتهای سرتاسر دنیا است.[۲][۴۴]
تزریق غیربهداشتی نقش مهمی در گسترش HIV در کشورهای جنوب صحرای آفریقا دارد. در سال ۲۰۰۷، بین ۱۲ تا ۱۷ درصد از عفونتهای این منطقه به دلیل استفاده از سرنگ نسبت داده شد.[۴۵] سازمان بهداشت جهانی خطر انتقال از طریق تزریق در آفریقا را ۱٫۲٪ تخمین زدهاست.[۴۵]
افرادی که خالکوبی، سوراخکاری و زخمآرایی انجام میدهند از لحاظ نظری در معرض خطر سرایت هستند، اما تاکنون هیچ مورد مستندی مشاهده نشدهاست. پشه و سایر حشرهها قادر به انتقال HIV نیستند
انتقال HIV از مادر به فرزند میتواند در دوران بارداری، هنگام زایمان یا از راه شیر مادر انجام شود.[۴۸][۴۹] این راه سومین طریق شایع انتقال HIV در دنیا میباشد.[۲] در صورت عدم درمان، خطر انتقال قبل یا در حین تولد حدود ۲۰ درصد و در کسانی که شیر هم بدهند ۳۵ درصد است.[۴۸] در سال ۲۰۰۸، حدود ۹۰٪ موارد HIV کودکان ناشی از انتقال عمودی محاسبه شد.[۴۸] با درمان مناسب خطر ابتلاء به عفونت از مادر به فرزند میتواند به حدود ۱٪ کاهش یابد.[۴۸] درمان از طریق پیشگیری شامل مصرف داروهای ضد ویروسی توسط مادر در دوران بارداری و زایمان، عمل سزارین در زمان مناسب (و نه اضطراری)، عدم تغذیه شیر مادر، و تجویز داروهای ضد ویروسی به نوزاد میشود. با این حال بسیاری از این امکانات در کشورهای در حال توسعه در دسترس نیست.[] اگر در دوران دندان آوردن، مواد غذایی به خون آلوده شود، میتواند خطر انتقال را افزایش دهد.


9.تریکومونیازیس
تکتارچهزدگی[۱] یا تریکومونیازیس (به انگلیسی: Trichomoniasis) یا تریکومونا یکی از عوامل شایع عفونت مهبل است و جزء بیماریهای آمیزشی محسوب میشود که توسط تکیاخته تاژکداری به نام تکتارچه مهبل (تریکوموناس واژینالیس) ایجاد میشود.[۲] انتقال بیماری بهطور عموم از طریق مقاربت و در مواردی از طریق تماس مستقیم، یا استفاده از ابزار و وسایل مشترک میباشد.[۳] مطالعات نشان میدهد که این بیماری تا حدی خطر انتقال ویروس HIV را افزایش میدهد
عفونت تریکومونایی واژن در زنان شایع است و علائمی مانند خارش و ترشحات غیرطبیعی دارد. عفونت از طریق جنسی قابل انتقال است و در مردان اغلب بدون علامت میباشد. درمان با ایمیدازولها مانند کلوتریمازول و مترونیدازول است

10.شپش عانه
شِپِش یک راسته از حشرات است. شپشها انگل خارجی، دایمی و اجباری هستند. اجباری به این معنا است که به غیر از بدن پستانداران و پرندگان در جاهای دیگر نمیتواند زندگی کند. شپشها در راسته «شپش بیبالان» (Phthiraptera) قرار دارند. این راسته دارای بیش از ۳٬۰۰۰ گونه شپش است که انگل خارجی پستانداران و پرندگانند. البته استثناء نیز وجود دارد؛ نوکاردکی و خفاش به شپش مبتلا نمیشوند


11.جرب
جَرَب یا گال (به انگلیسی: Scabies) یک بیماری انگلی خارشدار بوده و عامل آن بندپایی از گروه هیرهها به نام هیره خارشی[۱] است. هیرههای خارشی موجوداتی شبیه کنه اما بسیار کوچکتر و میکروسکوپی و مادههای آنها با طولی در حدود ۰٫۴۵ تا ۰٫۳ میلیمتر هستند. مایت (mite) یا هیره عامل بیماری گال، بنام سارکوپت اسکیبی (sarcopt scabie) نوع انسانی است که 8 پا دارد. نوع حیوانی باعث گال نمیگردد و حیوانات نقشی در انتقال گال ندارند. مایت توسط چشم دیده نمیشود و تنها در لایه اپیدرم یعنی سطحیترین لایه پوست زندگی میکند و طول عمر ان 30 روز است. انواع ماده مایت روزانه تا 90 تخم میگذارندکه در عرض 10 روز بالغ میشوند و از این رو افراد بالغ مبتلا به گال بطور متوسط حداکثر 100 مایت بالغ در پوست خود دارند.
نام گال از زبان فرانسوی گرفته شدهاست.[۵]
این بیماری از شایعترین بیماریهای پوستی خارشدار در جهان است. خارش به دلیل تراوشهای بدن انگل است. انگل تونلهای متعددی در داخل پوست حفر مینماید و در آنها زندگی و تخمگذاری میکند. انگل همه جای پوست را میتواند درگیر سازد ولی شایعترین نواحی پشت و کف دستها، فضاهای بین انگشتان، مچ، آرنج، زیر بغل، کشاله ران و نوک سینه هستند. خارش معمولاً شبها شدیدتر است.
انتقال معمولاً از راه تماس مستقیم پوست فرد بیمار با پوست فرد سالم است؛ البته از راه استفاده از لباس زیر آلوده یا رختخواب آلوده نیز بیماری منتقل میشود.عامل انتقال به دیگران مایت ماده است که از طریق تماس نزدیک در اعضای خانواده یا از طریق تماس جنسی منتقل میگردد. در خصوص انتقال از طریق وسایل، اختلاف نظر وجود دارد ولی این روش انتقال در خصوص گال نروژی مورد توافق همگان است. دوره کمون بیماری بطور متوسط 6-2 هفته است و لذا 6-2 هفته بعد از آلوده شده بیمار، علایم ظاهر می گردد هرچند ممکن است این زمان به کوتاهی چند روز یا به بلندی چند ماه باشد.[۲] [۳][۴]
مایت بطور مستقیم باعث صدمه به بیمار نمیگردد بلکه این واکنش سیستم ایمنی خود فرد است که سبب بروز علایم میشود. سیستم ایمنی فرد مبتلا نسبت به خود انگل یا محصولات آن مثل تخم یا مدفوع و بزاق مایت، حساس شده و به آنها واکنش میدهد و سبب ایجا خارش یا ضایعات پوستی میشود. از همین رو است که در بار اول ممکن است تا ایجاد حساسیت و بروز علایم مدت زمانی سپری گردد در حالیکه وقتی فرد برای بار دوم مبتلا به گال می گردد بدلیل حساسیت قبلی و وجود سلولهای خاطرهای واکنش ایمنی از نوع یک (تیپ فوری) بروز کرده و شخص بلافاصله دچار علامت میگردد

محافظت در برابر بیماریهای آمیزشی
کاندوم128از شما و شریکتان در برابر ابتلا به اچ.آی.وی (HIV) محافظت می کند، همچنین محافظ شما از ابتلا به کلامیدیا و سوزاک میباشد. استفاده از کاندوم خطر ابتلا به سایر بیماریهای آمیزشی را نیز کاهش می دهد. کاندوم نیز همیشه تمام زخم ها ، تاول ها و جوش های روی پوست شما یا شریکتان را نمی پوشاند. این بدان معنی است که شما همچنان خطر ابتلا به بیماریهای آمیزشی را دارید. واکسن نیز میتواند در برابر ابتلا به برخیاز بیمارهای آمیزشی از شما مراقبت کند. برای مثال در مقابل هپاتیت B

درمان بیمارهای آمیزشی
اکثر بیماری های آمیزشیقابل درمانند. این بیماری ها قابل معالجه بوده یا علائم آن ها برطرف می شود. بیماریهای آمیزشی میتوانند در صورت عدم معالجه صدمات جدی برای سلامت شما داشته باشند. همچنین ممکن است دیگران را مبتلا کنید

چگونگی تشخیص یک بیماری آمیزشی
بیماریهای آمیزشی اغلب هیچ علائم مشخصی ندارند. شما نمی توانید همیشه تشخیص دهید که به بیماری آمیزشی مبتلا هستید. در صورتیکه فکر میکنید به بیماریهای آمیزشی مبتلا هستید به دکتر عمومی خود، مرکز بهداشت شهر GGD یا مرکز سلامت کمپ پناهندگی مراجعه کنید. آنها میتوانند شما را آزمایش کنند.

عفونتهای مهبلی (واژنی)
یک عفونت مهبلی (واژنی) عفونت کردن مهبل (واژن) علائمی مشابه یک بیماری آمیزشی دارد. اما یک بیماری آمیزشی نیست. شما غالبا از طریق آمیزش جنسی عفونت مهبلی (واژنی) نمیگیرید.

عفونت های مهبلی یک نوع عفونت در مهبل (واژن) است و علائم آن شبیه بیماریهای آمیزشی میباشد. این یک بیماری آمیزشی نیست. اغلب از طریق آمیزش دچار این عفونت نمی شوید.
عفونت واژنی توسط یک قارچ (کاندیدا) یا با باکتری (واژینوز باکتریایی) ایجاد می شود.
در صورتی که از مهبل (واژن)خود به خوبی مواظبت کنید، می توانید از اکثر عفونت های مهبلی جلوگیری نمایید. آنتی بیوتیک و استرس نیز ممکن است باعث ایجاد عفونت های مهبلی شوند. از آنی بیوتیک فقط در صورت دستور دکتر استفاده کنید.
اگر یک یا چند از علائم زیر را دارید، ممکن است به عفونت مهبلی مبتلا باشید:
ترشحات مهبلی (واژنی) که با حالت عادی تفاوت دارند:
ترشح مایع که بوی بد میدهد؛
ترشحات زیاد آبکی و یا سفید و پنیری شکل میباشند؛
درد هنگام آمیزش جنسی;
ناراحتی، خارش و یا قرمزی مهبل (واژن) و اطراف آن؛
درد در هنگام ادرار ؛
متورم بودن لب های فرج.
اگر فکر میکند عفونت های مهبلی دارید با دکتر عمومی خود مشورت کنید. یک عفونت مهبلی را می توان به آسانی درمان کرد. دکتر به شما یک نسخه برای دارو یا کرم میدهد.
از دکتر بپرسید آیا شریک جنسیتان نیز احتیاج به آزمایش و معالجه دارد یا خیر

بیماریهای آمیزشی اغلب هیچ علامت مشخص ندارد. همیشه خودتان متوجه نمی شوید آیا به یک بیماری آمیزشی مبتلا هستید یا خیر. اگر میخواهید مطمئن شوید آیا بیماریهای آمیزشی دارید یا خیر خود را از طریق دکتر عمومی خود و یا مرکز بهداشت شهر GGD آزمایش کنید.
یک مرد در حال صحبت با متخصص سلامت.
علائم
اگر یکی از علائم زیر را دارید ممکن است به بیماری آمیزشی مبتلا باشید:
ترشحات مجاری ادرار، مهبل (واژن) یا مقعد (زرد، سبز، قهوه ای، بودار یا خونی). معمولا طبیعی است که ترشحاتی از مهبل (واژن) داشته باشید(ترشحات مهبلی (). اگر ترشحات بوی تندی داشته یا رنگشان تغییر کرده است، این می تواند علامت ابتلا به یک بیماری آمیزشی باشد؛
تغییرات در پوست، تاول، زگیل، زخم،ترشح روی /داخل/حدود آلت مرد ، مهبل (واژن)، مقعد یا دهان ؛
درد /و یا احساس سوزش در هنگام توالت رفتن
خارش آلت تناسلی مردانه، مهبل، مقعد یا موی زهار؛
خونریزی یا درد شکم هنگام آمیزش جنسی (دخول)؛
درد در یک یا هردو بیضه ها (مرد)
خون در مدفوع
عفونتهای مهبلی (واژنی)
برخی علائم در زنان ( ترشح، خارش مهبل، سوزش هنگام ادرار) ممکن است که به خاطر ابتلا به دو عفونت قارچی توسط کاندیدا یا واژینوز باکتریایی ایجاد شده باشند.
این ها از طریق آمیزش جنسی منتقل نمی شوند (بیماری آمیزشی نیستند). این بیماری ها عفونت های مهبلی نامیده می شوند.
از دکتر عمومی خود راهنمایی بخواهید.
درمان بیماری آمیزشی
علائم بیماریهای آمیزشی ممکن است برطرف شود اما شما همچنان بیماری را داشته باشید. شما هنوز به معالجه نیاز دارید. اکثر بیماریهای آمیزشی معالجه پذیرند، یا علائم آن ها را می توان از بین برد.
یکی از عواقب عدم معالجه بیماریهای آمیزشی میتواند مشکل باردار شدن باشد (ناباروری)
در صورت عدم معالجه بیماریهای آمیزشی عواقب جدی دیگر نیز میتواند وجود داشته باشد. از دکتر عمومی خود یا از مرکز بهداشت شهر GGD راهنمایی بگیرید.

در زیر ۷ توصیه برای پیشگیری از ابتلا به بیماری های آمیزشی پیشنهاد می شود:
۱- همیشه و به درستی از کاندوم مردانه استفاده نمایید. استفاده از کاندوم ۱۰۰% تضمین کننده عدم ابتلا به بیماریهای منتقله جنسی نیست (بخصوص زمانیکه به درستی و همیشه استفاده نشوند) ولی خطر ابتلا به این بیماریها را بسیار کاهش می دهد.
۲- بعد از تماس جنسی، ناحیه خارجی تناسلی را با آب و صابون بشورید. شستن و دوش داخل واژن نه تنها کمکی به پیشگیری از بیماریهای منتقله جنسی و یا جلوگیری از بارداری نمی کند، بلکه با از بین بردن سدهای دفاعی طبیعی بدن، خطر این عفونتها و گسترش آن به مناطق بالاتر را اضافه می کند. پس منظور تنها شستشوی دستگاه تناسلی خارجی (مردانه، زنانه) است.
۳- بعد از تماس جنسی، ادرار کنید تا برخی از باکتریهای وارد شده خارج شوند.
۴- در حین قاعدگی، تماس جنسی نداشته باشید در این زمان مستعد انتقال عفونت هستید.
۵- از نزدیکی از راه مقعد اجتناب کنید. درون مقعد و رکتوم میکروبهای فراوانی وجود دارد که می تواند عامل بیماریهای منتقله جنسی در مرد و زن باشند. دهان، ناحیه تناسلی مرد و ناحیهتناسلی زن نبایستی با شیء و بخشی از بدن مانند آلت تناسلی مرد که در تماس با مقعد یا رکتوم بوده است تماس پیدا کند در غیر اینصورت خطر عفونت وجود دارد.
۶- از تمیز کردن واژن با دوش اجتناب کنید زیرا که بدینوسیله بسیاری از باکتریهای محافظتی را از بین می برید و خطر ابتلا به بیماریهای منتقله جنسی را افزایش می دهید.
۷- در هنگام تماس جنسی از چرب کننده ها استفاده نمایید و بدینوسیله خطر آسیب مخاطی را کاهش دهید. توجه داشته باشید که اگر از کاندوم استفاده می کنید از استفاده همزمان از چرب کننده های با پایه نفتی مانند وازلین و یا روغن بچه همراه کاندوم اجتناب کنید زیرا که این مواد باعث از بین بردن کاندوم می شوند و در نتیجه خطر حاملگی ناخواسته و انتقال بیماریهای منتقله جنسی وجود دارد. برای چرب کردن می بایستی از مواد با پایه آبی مانند ژل پزشکی استفاده نمایید

بستگی داره اگه اون یک نر الوده باشه به هر طریقی مثلا مولتی پارتنر و بی یند بار یا معتاد یا بدشانس و به هر طریقی الوده باشه امکان انتقال هست

خب اره ببین اول باید دو طرف برن دکتر سلامت باشن و بهداشتو رعایت کنن وگرنه که کله جهان مریض میشدن
یه پیشنهاد اگه از هر کدوم از بیماری ها یه عکس هم بزارین فک کنم بهتر باشه، چون نوشته ها خیلی علمی هستن و شاید مجسم سازی و درکشون سخته، اما با دیدن تصاویر فرد اگه مبتلا باشه یا اگه بعدها مبتلا شد بهتر بتونه درک کنه نوع بیماریشو.
من خودم بعد خوندن متن ها تصاویرشون از نت مشاهده کردم و chancroid قابل تحمل نبود دیدنش

سوزاک در اقایون
<img src = “/ media / photos / 15965057 / 36776c11f.jpg class =” profilepic "/> </ br>

سوزاک پیشگیری و درمان
مبتنی بر رابطه جنسی سالم میباشد. جهت جلوگیری از ابتلا در اشخاصی که مشکوک به آلودگی به این بیماری میباشند حتماً بایستی از کاندوم استفاده شود. اقدامات دیگری که خاص پیشگیری از ابتلا به سوزاک است مثل پیشگیری داروئی در چشم نوزادان و توجه به تماسهای بیماران مبتلا به سایر بیماریهای عفونی نیز اجرا میگردد. ترشحات بیمار و اشیایی که به آنها آلوده شدهاند بایستی گندزدایی شود. باید به این نکته توجه نمود که در صورت بروز این بیماری در شخص باید به سرعت گزارش داده شود زیرا با این کار از نشر آن جلوگیری به عمل میآید.مسلماً در این گزارش هویت فرد محفوظ باقی خواهد ماند
سوزاک بدون درمان ممکن است تا هفتهها یا ماهها طول بکشد که میتواند ریسک عوارض را هم بالا ببرد. درمان قدیمی سوزاک استفاده از آنتیبیوتیکهایی مثل پنیسیلین و تتراسایکلین بودهاست. در حال حاضر موارد مقاوم به داروهای قدیمی افزایش یافتهاست و معمولاً از آنتیبیوتیکهای جدیدتر مثل سفتریاکسون استفاده میشود. در صورتیکه بیماری شدید و گسترده نباشد و فرد حامله نباشد میتوان از یک دوز آمپول سفتریاکسون به صورت عضلانی و بعد از آن کپسول داکسیسایکلین ۱۰۰ میلیگرم هر ۱۲ ساعت تا یک هفته استفاده کرد. در صورتی که حاملگی استفاده از [[اریترومایسین۴۰۰ میلیگرم هر ۶ ساعت میتواند به عنوان جایگزین استفاده شود. موارد مقاوم به سفتریاکسون نیز گزارش شده که بسیار نادر است.[۴]
درمان قدیمی و کلاسیک در صورت عدم حساسیت به پنیسیلین شامل تزریق عضلانی پنیسیلین پروکایین و ادامه درمان با کپسول تتراسایکلین ۲۵۰ میلیگرم هر ۶ ساعت تا یک هفته میباشد. دلیل تجویز داکسیسایکلین و تتراسایکلین وجود عفونت کلامیدیایی همزمان است که در اکثر موارد وجود دارد

شانکروئید درمان
برای درمان شانکروئید از آنتی بیوتیکهایی مانند: سفتریاکسون، آزیترومایسین، اریترومایسین و سیپروفلوکساسین استفاده میشود

سیفلیس درمان و پیشگیری
تا سال ۲۰۱۰، هیچ نوع واکسن مؤثری برای پیشگیری از این بیماری وجود نداشتهاست.[۵] پرهیز از تماس فیزیکی با شخص مبتلا و همچنین استفادهٔ صحیح از کاندوم در کاهش خطر انتقال سیفلیس مؤثر است. البته استفاده از کاندوم بهطور کامل خطر ابتلا را از بین نمیبرد.[۱۵][۱۸] بنابراین مراکز کنترل و پیشگیری بیماری روابط تکهمسری درازمدت و دوطرفه با فرد سالم و پرهیز از استفاده از موادی همچون نوشیدنیهای الکلی و سایر موادی که موجب افزایش رفتارهای جنسی پرخطر میشوند را توصیه میکنند.[۱۵]
میتوان از طریق غربالگری مادران در طول دوران بارداری و درمان کسانی که مبتلا هستند، از ابتلای نوزادان به سیفلیس مادرزادی پیشگیری کرد.[۱۹] کارگروه خدمات پیشگیرانه در ایالات متحده (USPSTF) بر غربالگری جهانی همه زنان باردار به شدت تأکید دارد،[۲۰] این در حالیست که سازمان بهداشت جهانی توصیه میکند که باید همهٔ زنان در اولین بررسیهای پیش از زایمان و نیز مجدداً سه ماه بعد مورد آزمایش قرار گیرند.[۲۱] اگر جواب آزمایش مثبت بود، آنها باید به همسران خود توصیه کنند که تحت درمان قرار گیرند.[۲۱] البته، سیفلیس مادرزادی همچنان در کشورهای در حال توسعه شیوع دارد، چرا که در این کشورها بسیاری از زنان اصلاً از مراقبت قبل از تولد بهرهمند نیستند، و کسانی هم که از مراقبتهای قبل از تولد برخوردار هستند مورد غربالگری قرار نمیگیرند.[۱۹] انتقال بیماری از مادر به فرزند هنوز گاه در کشورهای توسعهیافته روی میدهد، چرا که در این کشورها کسانی که مستعد ابتلا به سیفلیس (از راه مواد مخدر و غیره) هستند، شانس کمتری نیز برای تحت مراقبت بودن در دوران بارداری در مقایسه با دیگر زنان دارند.به نظر میرسد در کشورهایی با درآمد کم یا متوسط، اقدامات صورت گرفته در جهت افزایش دسترسی مردم به انجام آزمایش، در کاهش نرخ ابتلا به سیفلیس مادرزادی نقش مؤثری داشتهاست
اولین درمان انتخابی برای سیفلیس بدون عارضه تجویز یک دوز پنیسیلین جی به صورت تزریق عضلانی یا مصرف یک دوز خوراکی آزیترومایسین است.[۲۸] داکسیسایکلین و تتراسایکلین انتخابهای جایگزین هستند؛ البته به دلیل خطر زایمان ناقص، این داروها برای زنان باردار توصیه نمیشوند.
مقاومت آنتیبیوتیکی در بین داروهای زیادی ایجاد شدهاست، از جمله ماکرولیدها، کلیندامایسین، و ریفامپین.[۵] در موارد زیادی، مقاومت در مقابل اریترومایسین (که خود نوعی ماکرولید است) مشاهده شدهاست و این دارو نتوانسته به عنوان درمانی برای سیفلیس مؤثر باشد. در مواردی که بیمار تحت درمان با استفاده از ماکرولیدها قرار میگیرد، باید بهطور مرتب شرایط بیمار را بررسی نمود که آیا این نوع درمان مؤثر بوده یا مقاومت نشان دادهاست، همچنین میزان شیوع بیماری در یک نقطه جغرافیایی خاص میتواند عاملی برای مقاومت در مقابل دارو باشد که باید در نظر داشت. ترپونما پالیدومهای مقاوم در برابر ماکرولیدها بیش از همه در آمریکا، کانادا، اروپا و چین مشاهده شدهاند، با این حال احتمال اینکه این گونه از پالیدومها توسط توریست یا مسافرت اشخاص به کشورهای دیگر منتقل گردند وجود دارد.[۵]
کلیندامایسین که خود گونه دیگری از آنتیبیوتیکهاست، در مواردی مقاومت بیماری در برابر این دارو نیز مشاهده شدهاست. مطالعات نشان میدهد که ترپونما پالیدوم بهطور ذاتی نسبت به کلیندامایسین مقاومت نشان میدهد و بر این اساس درمان با استفاده از این نوع آنتیبیوتیک ممکن است همواره مؤثر نباشد. همین مطلب در مورد ریفامپین هم صادق است و ترپونما پالیدوم مقاومت ذاتی در برابر ریفامپین از خود نشان میدهد.[۵]
در مواردی که بیمار نسبت به پنیسیلین از خود مقاومت نشان میدهد، میتوان با افزایش دوز دارو این مقاومت را از بین برد، به همین دلیل مقاومت در برابر پنیسیلین، برخلاف ماکرولید مسئله نگرانکنندهای نیست.[۵] همچنین سفتریاکسون، که نسل سوم آنتیبیوتیک سفالوسپورین است، میتواند به اندازهٔ درمان مبتنی بر پنیسیلین مؤثر باشد.[۴]
عفونتهای بعدی
به این دلیل که پنیسیلین جی قابلیت چندانی در نفوذ به دستگاه عصبی مرکزی ندارد، برای درمان مبتلایان به سیفلیس عصبی توصیه میشود که به آنها به مدت دست کم ۱۰ روز پنیسیلین با دوز بالا به صورت درون وریدی تزریق شود.[۴][۵] اگر فردی حساسیت داشته باشد، میتوان برای درمان او از سفتریاکسون استفاده کرد یا تلاش کرد که حساسیت بدن به پنیسیلین را کاهش داد. سایر علائم دیررس این بیماری را میتوان با تزریق عضلانی پنیسیلین جی به مدت سه هفته درمان کرد. اگر بدن بیمار واکنش نشان داد، میتوان مانند سایر موارد از داکسیسایکلین یا تتراسایکلین برای مدتزمانی طولانیتر استفاده کرد. درمان در این مرحله جلوی پیشروی بیشتر بیماری را خواهد گرفت، اما تأثیر چندانی بر جبران عوارضی که قبلاً رخ داده نخواهد داشت.[۴]
واکنش یاریش هرکسهایمر
یکی از عوارض جانبی نهفتهٔ درمان سیفلیس، واکنش یاریش–هرکسهایمر است. این عارضه غالباً ساعاتی پس از شروع درمان آغاز میشود و تقریباً تا ۲۴ ساعت به طول میانجامد. نشانههای آن عبارتند از تب، دردهای عضلانی، سردرد و تندتپشی.[۴] این عارضه با سیتوکینی ایجاد میشود که سیستم ایمنی بدن در واکنش به لیپو پروتئین آزاد شده از پارگی باکتری سفلیس رها میکند

کلامیدیا تراکوماتیس، گستره بزرگی از بیماریها را ایجاد مینماید. اورتریت، پروکتیت (التهاب راست روده و مقعد)، تراخم و ناباروری در مردان و زنان دیده میشود. در زنان موجب التهاب رحم، التهاب لگن و حاملگی نابجا میشود. این باکتری، بیماریزای مهمی در نوزادان است. باکتری موجب تراخم یا پنومونی در نوزادان میشود. تراخم یکی از مهمترین عوامل نابینایی در کشورهای درحال توسعه است.
درمان
کلامیدیا تراکوماتیس به بسیاری از آنتی بیوتیکها مانند ماکرولیدها (آزیترومایسین، اریترومایسین و کلاریترومایسین) و تتراسایکلینها حساس میباشد
تاپیکهای داغ
- ❤️😍 Sahar new set 😍❤️
- اینجوری بهش بمالونی ابش بیاد 🥵
- توی خونه تنها شدم دلم خاست واستون عکس بگیرم ⭐🩷
- با سوتین یا بدون سوتین کدوم؟
- Pov:دوستدخترتلیتله
- هتل🤤🤤🤤🤤🤤
- بهترین صحنه ارگاسم تاریخ💦💦🔥🔥
- § بیاید یکم اعتراف کنیم دور هم :)
- بیرحمانه کونشو افتتاح کرد🤬
- شاه کص شهوانی دختر هات جنوبی + فیلم
- خاطره مدرسه
- Just do it😏
- کیا سکس پولی داشتن 💦.؟
- 𝓟𝓸𝓬𝓸𝔂𝓸 پارتنرت خوشگل اما کاکولده!
- مثلا اینجوری یکی از در بیاد تو داگی بزاره تو کونت صدا سگ بدی!🥲🤤🐕💞🌑💦
- چه سبک فیلم پورنی برات جذابه؟!+نظر
- نفر سوم وطنی🇮🇷😈🔞
- عکس کیرهای خوشگل و خوش تراش امریکایی میخوام برا خانوم
- وقتی گیر یه پارتنر سگ حشر میوفتی،نتیجه میشه این😈🔥+عکس
- این رنگ لاک برا پا خوشگله ؟؟؟🤤
- کی بیداره بیاید


نظرات جدید
- جوووون توپر سکسی
- .
- یکی از بهترین پوزیشناییه که میشه تجربش کرد :)...
- انلااینم
- فقط بدون سوتین!
- ↩ Sisi850
- جذابه بنظرم
- 🌹
- واو جووون
- کاش دلت بخواد بهم کص بدی ک بکنم توش...
- خیلی خوشگله خیلی هم قشنگ میخنده چهرهاش دوست داشتنیه به خا...
- تشریف بیار رشت درخدمت باشیم
- اعتراف میکنم ۲۴ سالمه . تا حالا به ۳ نفر دادم ولی به هر کدوم...
- ↩ siavashmj
-
- کار خوبی کرد...دوست دارم فاعل اینجوری...
تاپیکهای تازه
- کی بیداره بیاید
- کیا سکس پولی داشتن 💦.؟
- 🔥یه کالکشن جذاب دیگه از بانوی زیبایی ها🔥 + عکس
- 🎶 آهنگ: بابا تو دیگه کی هستی! – مهرشاد | دست شیطونو بستی! میون صدتا عاشق بگو مال کی هستی؟ | یادتونه؟ 🤪
- برای اولین بار پیام یه آدم مریض رو با اسمش،،،
- با سوتین یا بدون سوتین کدوم؟
- توی خونه تنها شدم دلم خاست واستون عکس بگیرم ⭐🩷
- این کون بدجور حشریم میکنه
- داستانهای واقعی یک مرد ۴۵ ساله هوس باز
- ☯️ محمد و علی بعد از مرگ خدیجه و فاطمه بهشون خیانت کردن! | به نظرتون مواجهه اینا روز قیامت چطوریه؟ ⚔️😎
- Happy Orgasm
- در جستجوی داستان خوب (شیوا کو؟)
- تاپیک موقت سحر🔥
- کونم توی شلوارک جین جدید 😍🤧
- پیریسینگ دوست داری 🎖
- نمیبینی منو 💔🎵
- 💜🤤HoT Kiss
- کیا بهنوش طباطبایی دوست دارن+ عکس
- تریسام خفن!! شماره چندو بیشتر دوس دارین.؟
- 🧠⚡️ به نظرتون تله پاتی واقعیت داره؟ راه قطعی وجود داره که بشه ارتباط ذهنی بین آدم ها رو برقرار کرد؟
آگهیهای دوستیابی
تازههای سکسولوژی
- 🍍ختنه به روش جدید به وسیله ی دستگاه🍌☠️ (فیلم)
- چرا پاتنرم در فضای مجازی پستی در رابطه با من نمیگذارد؟
- آیا زنان واقعا با گذر زمان نسبت به رابطه جنسی بی میل می شوند؟ (افسانه زدایی از باورهای غلط)
- چگونه از یک جدایی عبور کنیم
- چرا با اکس های اکسم(دوست پسر سابقم) دوست هستم؟
- چطور به درستی از پارتنرمان جدا بشویم؟
- آیا امکان خودارضایی بیش از حد وجود دارد؟ ما از یک تراپیست جنسی در این باره پرسیدیم.
- چرا فانتزی های جنسی دارید و معنی آنها چیست؟
- لیست کینک ها و فیتیش های جنسی(3): P تا Z
- لیست کینک ها و فیتیش های جنسی(2): F تا O







